CTO
REGULACIÓN DE LA SECRECIÓN GÁSTRICA
Glándulas oxínticas: células parietales liberan ácido clorhídrico y factor intrínseco, se encuentran en el cuerpo y fundus. Células principales liberan pepsinógeno.
Glándulas pilóricas: secretan gastrina, se encuentran en el antro y píloro
ESTIMULACIÓN
- Es el mas potente estimulante de la secrecion gastrica
- Células G de las glándulas pilóricas y antrales
- Estimulada por la hipoclorhidria, inhibida por la somatostatina.
INHIBICIÓN: Somatostatina, grasas, acidez gástrica
H PYLORI
80-90% en países desarrollados
Fecal oral oral- oral
Produce ureasa, que descompone la urea en amonio y CO2, neutralizando la acidez gástrica
No hay portadores sanos
Produce:
- GASTRITIS B ATROFICA: Es el tipo de gastritis mas común. Gastritis atrófica y metaplasia intestinal son lesiones preneoplásicas asociadas a H pylori
- ULCERA PEPTICA: H pylori es el factor mas importante para ulcera duodenal. 90% de los px con ulcera duodenal están infectados, pero solo el 10% de los infectados desarrollara una ulcera duodenal.
- MALT
- ADENOCARCINOMA GASTRICO
- ANEMIA FERROPENICA
- DISPEPSIA NO ULCEROSA
DIAGNOSTICO: suspender antibióticos 1 mes antes e IBP 2 semanas antes.
Métodos invasivos: biopsia, se deben realizar en antro y cuerpo gástrico. Evitar áreas de atrofia y metaplasia porque en esas áreas no esta la bacteria
- Estudio histológico: tinción de Giemsa S 80-890% E 100%
- Cultivo: es el mas especifico, pero difícil de realizar. solo para casos de resistencia al tx
- Test de la ureasa rápida E 97%, S 100%, mas si es en ulceras duodenales * para las gástricas hacer Giemsa + Ureasa.
Métodos no invasivos
- Test del aliento con urea marcada con carbono isotópico C13. Screening.
- Pruebas serológicas
- Detección de antígenos fecales
TRATAMIENTO SOLO si ya se dx ( en ulcera duodenal se puede dar sin pruebas...)
- INDICACIONES DE TX:
- Infección demostrada de H pylori
- Px con ulcera gástrica o duodenal
- MALT
- Atrofia o metaplasia intestinal
- Dispepsia funcional
- Familiares de primer grado de px con adenocarcinoma
- Paciente PO gastrectomia
- Anemia ferropénica sin otra causa
- Deficiencia de vitamina b12 no explicable por otra causa
- Purpura trombocitopénica idiopática
- Px con antecedente de ulcera que sera tratado a largo plazo con AINES o AAS
NO monoterapia, se recomienda terapia triple o cuátruple de 1 a 2 semanas
El tratamiento es para evitar las recurrencias no tanto para la cicatrización.
El tratamiento mas efectivo, 90% de éxito por 14 días:
- Omeprazol 20 mg cada 12 h (segun la gpc 40 mg)
- Claritromicina 500 mg cada 12 h
- Amoxicilina 1 g cada 12 h
Tratamiento de segunda linea:
- Omeprazol 20 mg cada 12 h
- Claritromicna 500 mg cada 12 h
- Amoxicilina 1 g cada 12 h
- Metronidazol 500 mg cada 12 h
Tratamiento de tercera linea
- Omeprazol
- Bismuto
- Tetraciclina
- Metronidazol
Paciente alérgico a penicilina: 10 días
- IBP
- Claritromicina
- Metronidazol
o
- IBP
- Bismuto
- Tetracicilina
- Metronidazol
GPC GASTRITIS EROSIVA
La gastritis aguda se cataloga en dos principales categorías:
- Infecciosa (poco frecuente)
- Erosiva-hemorrágica, se infiere que esta cuando se habla de gastritis erosiva, causada por AINES, el alcohol, enf sistémicas.
El celecoxib se considera el AINES con menor toxicidad
Gastrointestinal.
El Ibuprofeno presenta el menor riesgo relativo de sangrado
gastrointestinal, entre los AINES, con base en su dosis
terapéutica.
El Paracetamol no se ha asociado con sangrado gastrointestinal
independientemente de su dosis, por lo que debe ser utilizado
como analgésico leve cuando sea posible.
La combinación de un inhibidor de la bomba de protones con
ácido acetilsalicílico y/o clopidogrel es necesaria para
incrementar la seguridad de su administración.
La frecuencia de aparición de sangrado digestivo alto
(melena o hematemesis) en personas con ingesta de AINES
es del 0.8% al 18%
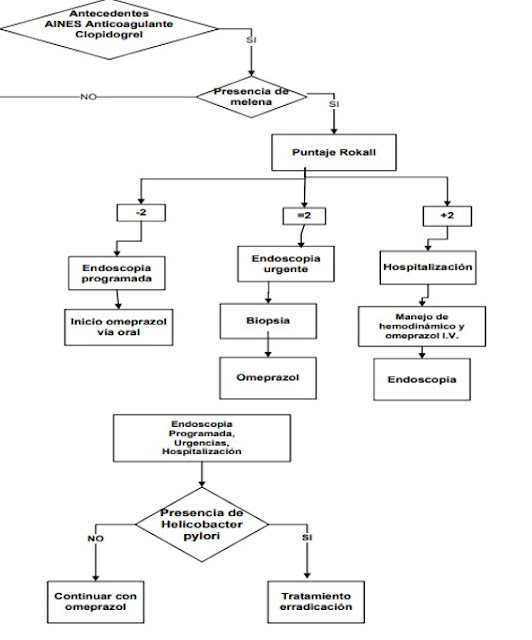
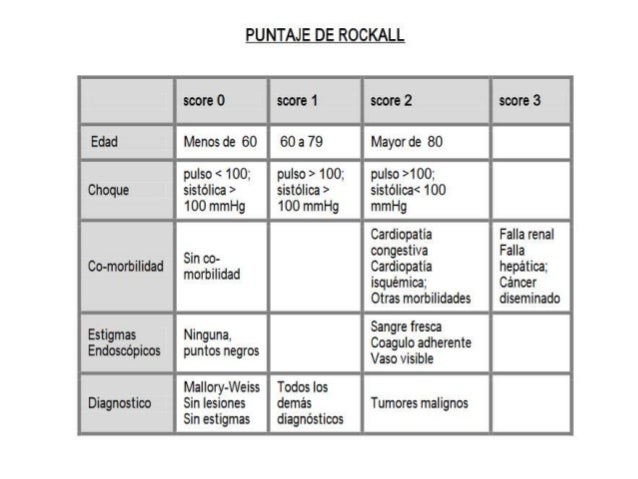
Escala Rockall
*Se debe realizar endoscopia en todo paciente con
hemorragia de tubo digestivo alto activo dentro de las
primeras 24 horas de presentación si tienen un puntaje
ROCKALL MAYOR DE 2.
Los inhibidores de bomba de protones han demostrado
mantener el PH intragástrico por arriba de 6 por más de 72
horas cuando se dan en dosis adecuadas. El
mantener el PH por arriba de 4 ayuda a restituir la mucosa
gástrica.
El omeprazo: fármaco de primera elección para el
tratamiento de la Gastritis Aguda..
H PYLORI
En pacientes alérgicos a la penicilina la recomendación es
utilizar:
- Levofloxacino 500 mgs cada 24 hrs
- Claritromicina
500 mgs cada 12 hrs
- Omeprazol 20 mgs cada 12 hrs por
10 a 14 días.
A las cuatro semanas de terminado el tratamiento se debe
de confirmar la erradicación de la bacteria, siendo la prueba
de aliento la prueba de elección para estos fines
En México no se recomienda el uso de metronidazol en
esquemas de erradicación por dada su alta resistencia.
- Los pacientes que presentan gastritis aguda hemorrágica y
que se encuentran tomando anticoagulantes orales,
deberán recibir tratamiento con plasma fresco congelado
hasta corregir el INR, Se realizará endoscopía y tratamiento
de acuerdo con los hallazgos.
- Los pacientes con bajo riesgo
de tromboembolismo, pueden permanecer de 4 a 5 días sin
anticoagulante oral, y reiniciarlo una vez que el riesgo de
resangrado se descarte por endoscopía de control.
- Los
pacientes con alto riesgo de tromboembolismo, pueden
continuar tratamiento con heparina y una vez que el riesgo
de resangrado se descarte, cambiar nuevamente a
anticoagulación oral.
- Los pacientes que reciben ácido acetilsalicílico, AINES,
clopidogrel, ticlopidina, dipiridamol, e inhibidores de GP
IIb/IIIa, deberán recibir terapia con transfusión de
concentrados plaquetarios.
Al reiniciar el tratamiento anticoagulante o antitrombótico,
deberá agregarse un inhibidor de bomba de protones para
disminuir el riesgo de resangrado.
Si la gastritis es asintomática no es necesario realizar
ajustes dietéticos, no modifica las tazas de curación. El apoyo nutricional es recomendado únicamente si
la comida no es tolerada por un periodo prolongado.
Durante dos meses no se deben consumir irritantes,
grasas, ni bebidas alcohólicas, cafeína, té.

GPC DISPEPSIA FUNCIONAL
Dispepsia: dolor o malestar en la "boca del estomago" o "indigestión", suele acompañarse de sensación de llenura, nauseas, distensión, eructos.
Descartar si hay regurgitación, pirosis, irradiación del dolor, o asociación con trastornos del habito intestinal
En México prevalencia de 8%Buscar factores de riesgo: AINES, tabaco, H pylori, dieta
Descartar otras patologías
Clasificación ROMA III
- Síndrome de dolor epigástrico
- Síndrome de estrés pospandrial

Para establecer el diagnostico:
- Que los síntomas se presenten el 25% del tiempo las ultimas 4 semanas
- Ausencia de daño orgánico demostrado por endoscopia
Paciente con dispepsia y signos de alarma: endoscopia
Dada la alta prevalencia de H pylori en nuestro medio no se recomienda la prueba de aliento.
TRATAMIENTO
En todos los pacientes con dispepsia sin signos de alarma ni ERGE iniciar tx empirico, en el siguiente orden:
- Procinéticos, como metoclopramida
- Ranitidina
- Omeprazol
Si después de 4 a 12 semanas, no hay respuesta, dar tx empírico triple para H pylori
Después del tx de erradicacion, si hay recurrencia de los síntomas a las 4 semanas, valorar el esquema cuatruple
Suspender AINES, sino usar celecoxib, o usar omeprazol al mismo tiempo
En px con antecedente de dispepsia y recurrencia de los síntomas después de 6 meses de suspendido el tratamiento y sin signos de alarma, repetir tx empírico
Si después de 4 a 12 semanas de tx empírico hay remisión, no existe indicación para continuar.
REFERIR
Si no resulta después del tx empírico y después del tx x3 x4
Signos de alarma: disfagia, anemia, AHF de cáncer gástrico, tumoraciones, perdida de peso, anemia, hemorragia, vomito persistente, broncoaspiración.
Inicio de síntomas después de los 50 años
Ansiedad o depresion, valorar por psicologia